はじめに
放射線治療についてお話しします。放射線というと、アレルギーを感じる方もおられますが、医療に生かされていて安心できるものです。
がん治療の3大療法
まず、がん治療の手術療法、放射線療法、化学療法という3大療法についてお話しします。検査した後、3つの中から最も効果のある治療法を選びます。
3つの療法はそれぞれ長所と短所があります。
手術療法は転移がない場合、がん細胞を確実に切り取れる可能性が高いのですが、患部の機能を損なう場合もあります。放射線治療は臓器を温存できます。回数がかかりますが、1回の治療時間が短く通院治療が可能です。放射線が効きにくいがんや、動く部位が課題です。化学療法は全身を巡るがんには有効ですが、全身に副作用を伴います。
※以下の画像は全てクリックすると大きいサイズで見ることができます。
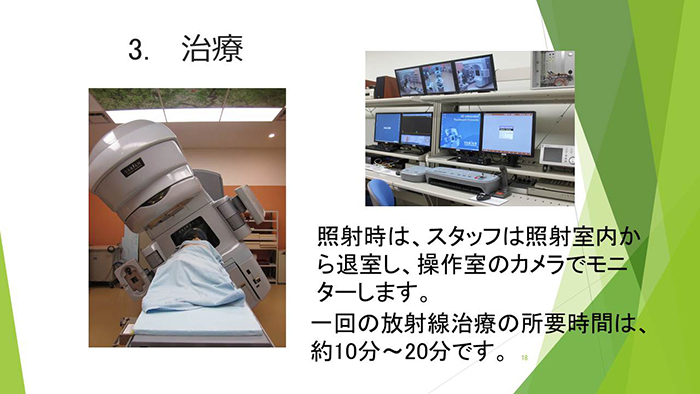
放射線治療
放射線治療の歴史は割と古く1970年代から始まっていて、最初は外科手術の補助的治療や末期がんの緩和ケアとして使われていました。当初は放射線治療機器の照射精度が低く、限界がありました。
ですが、近年は治療装置が高精度化し、さまざまな照射技術が開発され、放射線をより正確に腫瘍に照射することが可能になりました。根治させる放射線治療だけでなく、化学療法と併用した治療も行われています。
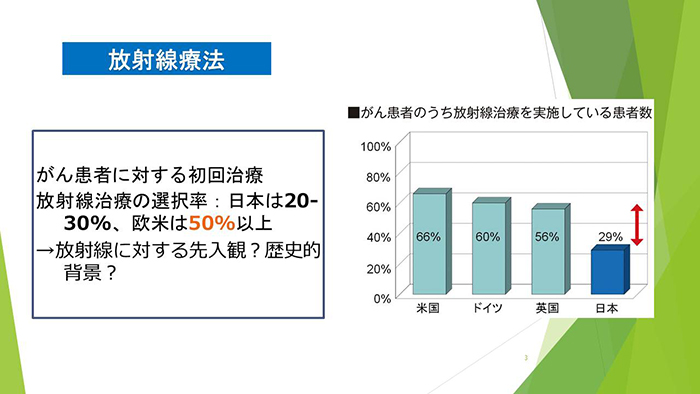
がん患者に対する初回治療に放射線治療を行う比率は、日本と欧米で大きな差があります。日本では20~30%なのに対し、欧米では50%以上が選択しています。放射線に対する先入観や日本の歴史的背景が影響しているのではないかと思われます。
放射線とは
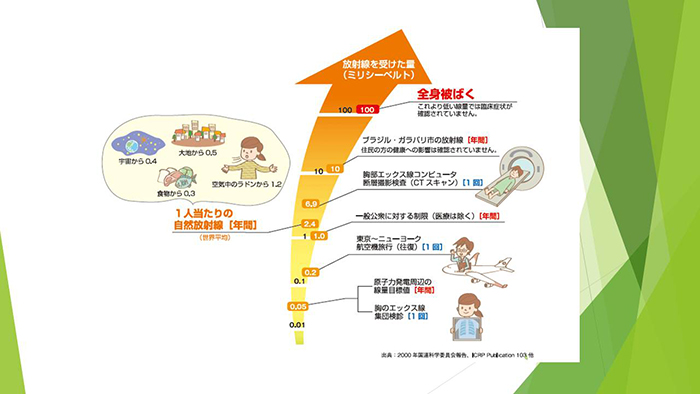
私たちは、目に見えませんが放射線のある環境の中で暮らしています。宇宙からも大地からも放射線が出ており、日常生活でも常に放射線を浴びています。私たちが1年間に自然に浴びる放射線の量は2.4ミリシーベルトです。
放射線は光よりも物を通り抜ける力が強く、エネルギー(透過力)が高くなると細胞に傷を付けます。これを電離作用といいます。
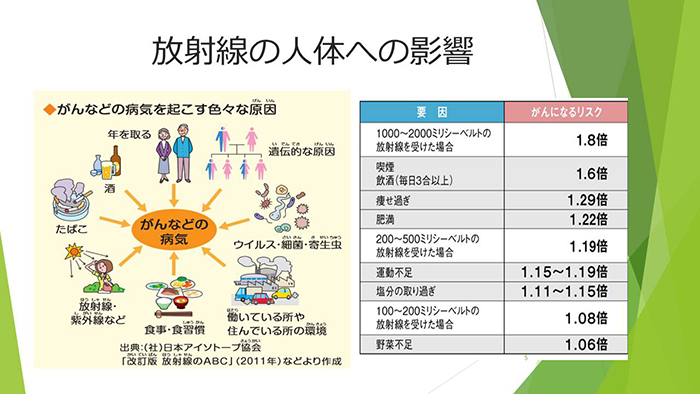
人体が放射線を浴びると、人体を構成する正常細胞を壊したり傷付けたりします。人の体は約200種類、60兆個の細胞でできています。放射線の量が少ない場合は、体に備わった修復機能や回復機能で修復されますが、修復されなかった場合に放射線障害が生じます。
表のように200~500ミリシーベルトの放射線を浴びたとき、がんになるリスクは1.19倍です。肥満の場合のリスクは1.22倍、運動不足の場合は1.15~1.19倍です。ほかに遺伝的な要因や喫煙、ウイルス、食事など、がんを起こす要因は数多くあります。そういう総合的な見方で放射線を見ることができます。
医療に活用される放射線
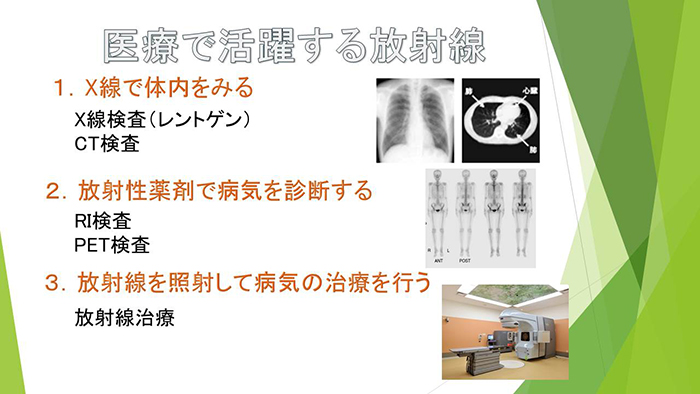
放射線は医療に欠かせない存在です。次の3分野で活用されています。
エックス線で体内をみる
- エックス線検査(レントゲン)
- CT検査
放射性薬剤を用いて病気を診断する
- RI検査
- PET検査
放射線を照射して病気の治療を行う
- 放射線治療
骨転移の検査
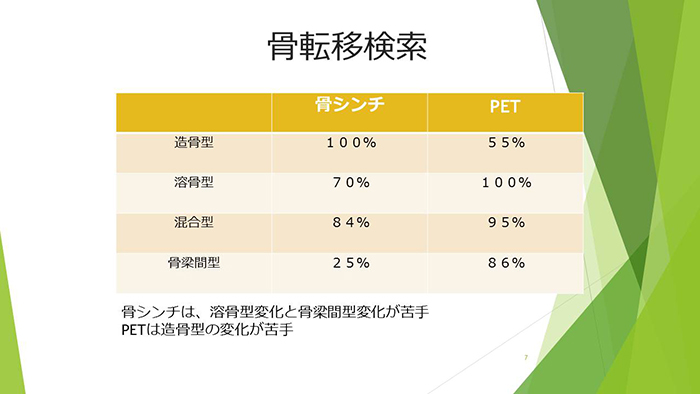
がんの骨転移には溶骨型、造骨型、混合型、骨梁間型という4種類があり、それぞれ生じやすい部位が分かっています。
骨転移を調べる方法には骨シンチグラフィとPET検査の2つがあります。次の表のように、それぞれ得意な転移の種類があります。医療の現場では、転移の形に合わせて検査方法を選んでいます。
前に述べましたが、放射線検査では細胞がダメージを受け、軽微ですが人体へ影響を与えます。ですが、その結果、病気の発見や症状の特定、治療などの利益が生まれます。受けるダメージの「損」と放射線治療で受ける「益」を比較して判断していただくことになります。
放射線治療の仕組み
放射線の治療の装置は、電子を加速して高いエネルギーの放射線を発生させます。放射線を腫瘍に集中させるため、さまざまな形状で放射できるようになっています。
放射線治療とは治療部位に高いエネルギーの放射線を照射することにより、照射部位にダメージを与え治療や症状の改善を図ります。放射線をがん細胞に集中的に当て、電離作用によりがん細胞を破壊することで治療します。正常組織への影響を考慮して、放射線量や照射の回数を考えます。
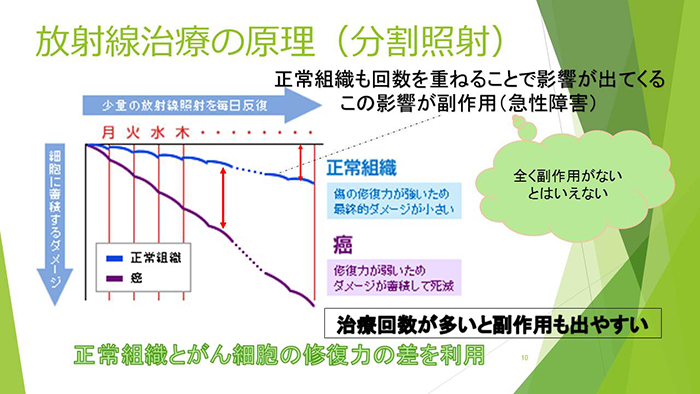
放射線治療の原理
がん細胞は放射線などのダメージを受けた場合、修復能力が低く正常細胞よりダメージを受けやすくなります。放射線治療は、この正常細胞とがん細胞の修復力の差を利用した治療です。図のように効果が出ます。ただ、正常細胞も回数を重ねると影響が出てきます。この影響が副作用です。治療回数が多いと副作用も出やすくなります。
放射線療法による副作用
放射線治療による副作用は、治療開始から終了までの期間に出る急性障害として、疲れる・だるい(放射線宿酔)、皮膚のかゆみ(皮膚炎)、飲み込み時の痛み(粘膜炎)、下痢などがあります。いずれも副作用の多くは一時的で、治療終了後1カ月ほどでなくなります。
一方、治療終了後に出る副作用(晩期障害)として、放射線肺臓炎や照射部位の穿孔、出血があります。正常細胞には耐容線量があり、それを超えると障害が生じる危険性があります。できる限り影響がでないように考慮する必要があります。
2種類の放射線治療
放射線治療には病気の治癒や再発予防を目的にした「根治放射線治療」と、症状の緩和を目的とした「緩和放射線治療」があります。緩和放射線治療には、疼痛の緩和、止血、食道・気道の閉塞の改善・予防、腫瘍の縮小、脊髄圧迫による神経症状の改善が目的です。
腫瘍の骨転移に対する放射線療法
骨転移はがん患者の70%以上に起きるとされ、骨転移の75%の患者に疼痛の症状があります。転移性骨腫瘍に対する有効な治療法の一つとして放射線治療があり、放射線治療による疼痛緩和の有効率は約7割です。疼痛緩和効果は治療開始後2週間ぐらいで現れます。
放射線治療のメリット
放射線療法のメリットは、体を切らず治療中の痛みも少ないので、身体的な負担が軽いことです。また、治療時間も短く、日常生活を送りながら通院で治療することが可能です。外科手術が難しい部分にあるがんに対しても有効です。
また、年齢や合併症により体に負担がかかる手術が難しい患者さんへの治療も可能です。臓器の形態や機能を温存でき、頸部腫瘍の場合は声帯切除の必要がありません。乳がんでは、乳房の温存が可能な場合があります。
放射線療法のデメリット
一方、放射線療法には次のようなデメリットがあります。
- がんの種類・病巣の範囲によって効果が異なる
- 体への負担や正常組織への影響を考慮し、治療期間が必要
- 同一部位への再照射ができない(正常組織には放射線に耐えられる量が決められています)
2種類ある放射線治療
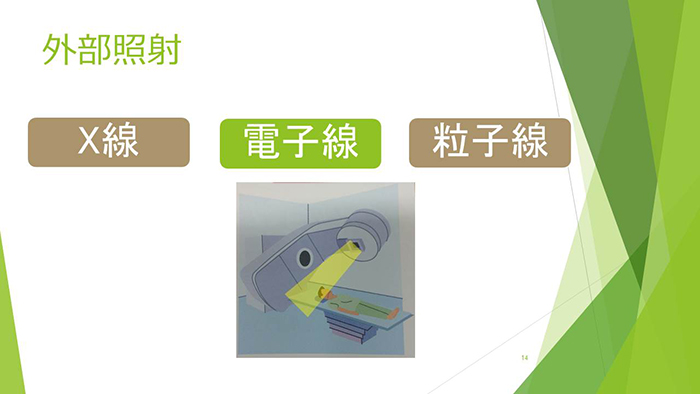
放射線治療には外部照射と、放射線を出す物質を体内に入れてから治療を行う内部照射(小線源治療)の2種類があります。
外部照射には、エックス線、電子線、粒子線の3種類があり、腫瘍の位置により使い分けます。
エックス線の外部照射では、ピンポイントで照射する定位照射と正常組織への影響が少なくなるように放射線の強さを変えて行うIMRT(強度変調放射線治療)があります。
また、粒子線の外部照射は、浅い部分の放射線量が少なくなる特徴があり、浅い部分に重要な正常細胞がある場合に使用します。粒子線を発生させるには大掛かりな設備が必要です。
一方、内部照射には密封小線源治療と非密封小線源治療があります。
当病院の放射線治療装置
洛和会音羽病院の放射線治療装置は、世界で4,000台以上使われている信頼性の高いVarian社の装置で、画像撮影装置(OBI)を搭載。画像で治療位置の確認を行いながら治療(画像誘導放射線治療)が可能です。
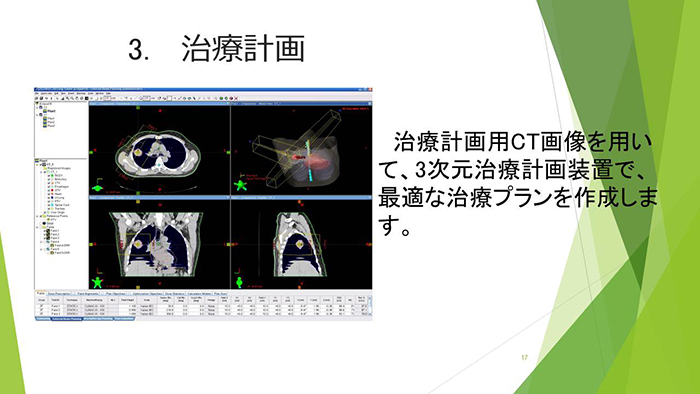
放射線治療の流れ
放射線治療の流れを説明します。放射線治療科の医師による診察の後、治療計画用のCTを撮影して、3次元治療計画装置で最適な治療プランを作成、治療を開始します。1回の放射線治療の時間は10~20分です。当院では放射線治療を受けられる患者さんの無料送迎を行っています。また、乳房照射の患者さんには時間外照射も行っています。治療の流れや予約方法などは当院のホームページでご確認ください。